
Le sostanze velenose (PS) costituiscono la base delle armi chimiche. Le sostanze velenose sono composti chimici altamente tossici appositamente sintetizzati per la distruzione di massa di persone e animali non protetti, la contaminazione di aria, terreno, cibo, mangimi, acqua, attrezzature e altri oggetti. Le sostanze velenose sono classificate in base a una serie di caratteristiche. La classificazione tossicologica più comune, secondo la quale tutti gli agenti chimici sono suddivisi nei seguenti gruppi /4,5,8/:
- Agenti nervini — sarin, soman, VX (Vi-X);
- Agenti esplosivi cutanei — gas mostarda (azoto, zolfo e ossigeno) e lewisite;
- Agenti chimici velenosi generali — acido cianidrico, cloro;
- Agenti chimici asfissianti — fosgene, difosgene;
- agenti irritanti — suddivisi in irritanti, lacrimogeni e irritanti combinati, ad esempio cloroacetofenone, adamsite, CS (CS-ES), CR (CS-Ar);
- agenti psicogeni (agenti psicochimici) — sostanze come la dietilamide dell’acido lisergico (LAD) e i derivati dell’acido benzinico, BZ (Bi-Zet);
- agenti neurotropi — enterotossine (batuliniche di tipo «A» e stafilococciche di tipo «B»).
La classificazione tattica divide gli OM in base alle caratteristiche di combattimento in tre gruppi:
- Agenti letali, che comprendono: agenti nervini, esplosivi cutanei, agenti velenosi e asfissianti in generale;
- Inabilitanti temporanei, progettati per indebolire la capacità di combattimento delle truppe. Queste sostanze sono utilizzate anche a scopo di addestramento. Questo gruppo comprende: agenti irritanti, lacrimogeni e agenti chimici combinati;
- Agenti disorganizzanti. Costituiscono il gruppo dei veleni psicogeni.
In base alla durata di conservazione dell’effetto urticante, gli agenti chimici si dividono in persistenti e non persistenti. Quelli persistenti mantengono l’effetto per diverse ore o giorni dopo l’applicazione. Gli agenti chimici non persistenti sono gas o liquidi a rapida evaporazione, il cui effetto urticante viene mantenuto solo per alcune decine di secondi dopo l’applicazione. Il grado e la natura delle vittime umane causate da sostanze velenose dipendono dalla loro quantità, dalle modalità e dalla velocità di penetrazione nell’organismo, nonché dal meccanismo dell’effetto tossico.
La quantità di sostanza penetrata nell’organismo è caratterizzata da: concentrazione — quantità di OM in un volume unitario di aria, liquido; densità di contaminazione — quantità di OM per unità di superficie (g/m 2 ); dose — quantità di OM per unità di massa di una persona, di un animale, di prodotti o foraggi contaminati.
In base al quadro clinico, si distinguono tre gradi di danno: leggero, medio e pesante. In caso di azione di dosi molto elevate di agente nervino e di azione velenosa generale, la morte può sopraggiungere istantaneamente.
Gli agenti nervini sono sostanze organofosforiche (OP) per la loro struttura chimica /4,6/.
Tossicità degli agenti chimici. La caratteristica distintiva degli agenti nervini è la capacità di penetrare facilmente e rapidamente nell’organismo attraverso gli organi respiratori, la pelle intatta e l’apparato digerente non solo allo stato liquido, ma anche allo stato di vapore.
Meccanismo d’azione Gli agenti nervosi, penetrando nell’organismo, inibiscono l’attività dell’enzima colinesterasi. Questo spiega l’intensa secrezione delle ghiandole, la costrizione delle pupille, gli spasmi dell’intestino, della vescica, dei bronchi, i crampi muscolari osservati nelle persone colpite/8/.
Quadro clinico delle lesioni umane.
In caso di lesioni lievi, compaiono micosi, disturbi visivi, dolore agli occhi e alla fronte, naso che cola con copiose perdite liquide, sensazione di oppressione al petto, difficoltà di espirazione. Questo fenomeno dura per 1-2 giorni.
L’avvelenamento moderatamente grave è caratterizzato da una maggiore gravità dei sintomi. Il broncospasmo è più pronunciato in caso di inalazione, la sudorazione intensa e la fibrillazione muscolare nella zona infetta in caso di contatto con la pelle. L’avvelenamento orale è accompagnato da vomito, forti spasmi intestinali, diarrea, respirazione affannosa, superficiale con espirazione affannosa. I sintomi dell’avvelenamento non passano prima di 4-5 giorni.
In caso di avvelenamento grave, l’effetto tossico dell’OM sul sistema nervoso centrale è in primo piano. Si sviluppano i più forti broncospasmi, laringospasmi, contrazioni dei muscoli delle palpebre, del viso e degli arti, forte debolezza muscolare generale, tremori. In seguito, la persona colpita perde conoscenza e ha convulsioni simili a crisi epilettiche che continuano fino alla morte.
Area e punto focale della contaminazione chimica.
I territori direttamente colpiti dalle armi chimiche nemiche e l’area su cui si è diffusa una nube di aria contaminata (CCA) con concentrazioni rilevanti sono chiamati zona di contaminazione chimica.

La zona di contaminazione con agenti chimici è caratterizzata dal tipo di sostanza applicata, dalla lunghezza e dalla profondità. La lunghezza della zona corrisponde alla dimensione del fronte di rilascio dell’agente chimico da un aereo o al diametro degli schizzi di agente chimico durante l’esplosione di una bomba. La profondità della zona di contaminazione è la distanza dal lato sopravvento dell’area al punto in cui, nella direzione del movimento del vento, la concentrazione di agenti chimici diventa inferiore a quella di impatto.
L’area all’interno della quale si sono verificate perdite di massa di persone, piante agricole e animali a seguito dell’impatto di armi chimiche nemiche è chiamata zona di sconfitta chimica (contaminazione).
A seconda dell’entità dell’uso di armi chimiche, nella zona di contaminazione possono esserci uno o più focolai di distruzione. Su una pianta o una mappa del terreno, i confini della zona di contaminazione e del centro di distruzione chimica sono disegnati in blu, mentre il territorio del centro è dipinto in giallo. Il metodo di applicazione, il tipo di agente chimico, l’ora dei colpi (incidenti) sono scritti accanto.
Regole di comportamento e azioni della popolazione nel centro della sconfitta chimica
Le moderne sostanze velenose hanno una tossicità estremamente elevata. Pertanto, la tempestività delle azioni della popolazione, volte a prevenire l’avvelenamento da agenti chimici, dipenderà in larga misura dalla conoscenza delle regole di comportamento in caso di attacco chimico.
La comparsa di una striscia scura, che si deposita e si dissipa rapidamente dietro un aereo in transito, la formazione di una nube bianca o leggermente colorata nel luogo in cui si è verificata la rottura di una bomba aerea fanno supporre la presenza di sostanze velenose nell’aria. Inoltre, gocce di agenti chimici sono chiaramente visibili sull’asfalto, sui muri degli edifici, sulle foglie delle piante e su altri oggetti. La presenza di sostanze tossiche può essere giudicata anche dal modo in cui i fiori e il verde appassiscono e gli uccelli muoiono sotto la loro influenza.
Se si rilevano segni dell’uso di sostanze tossiche (con il segnale «Allarme chimico»), bisogna indossare immediatamente una maschera antigas e, se necessario, mezzi di protezione della pelle; se c’è un rifugio nelle vicinanze, rifugiarsi in esso. Prima di entrare nel rifugio, rimuovere i dispositivi di protezione della pelle e gli indumenti esterni usati e lasciarli nel vestibolo del rifugio; questa precauzione impedisce l’introduzione di agenti chimici nel rifugio. La maschera antigas viene rimossa dopo l’ingresso nel rifugio.
Quando si utilizza un rifugio (seminterrato, fessura chiusa, ecc.) non bisogna dimenticare che può servire come protezione contro lo sgocciolamento di liquidi OM sulla pelle e sugli indumenti, ma non protegge dai vapori o dagli aerosol di sostanze velenose presenti nell’aria. Quando si soggiorna in questi rifugi in condizioni di contaminazione esterna, è obbligatorio utilizzare una maschera antigas.
Rimanere nel rifugio fino all’ordine di lasciarlo. Quando si riceve tale ordine, è necessario indossare i dispositivi di protezione individuale richiesti (maschere antigas e dispositivi di protezione della pelle per le persone nei rifugi, dispositivi di protezione della pelle per le persone nei rifugi che stanno già utilizzando le maschere antigas) e lasciare la struttura al fine di uscire dalla zona di morte.
È necessario lasciare il centro della sconfitta chimica seguendo le direzioni segnalate da appositi cartelli o indicate dalle postazioni della Protezione Civile (Polizia). Se non ci sono né cartelli né postazioni, bisogna muoversi in direzione perpendicolare alla direzione del vento. Questo garantirà la più rapida uscita dal centro della lesione, poiché la profondità di diffusione della nube di aria contaminata (coincide con la direzione del vento) è diverse volte maggiore della larghezza del suo fronte.
Sul territorio contaminato da sostanze tossiche bisogna muoversi rapidamente, ma non correre e non sollevare polvere.
Non appoggiarsi agli edifici e non toccare gli oggetti circostanti, perché potrebbero essere contaminati. Non calpestare gocce e macchie visibili di agenti chimici.
Non rimuovere le maschere antigas e altri dispositivi di protezione in un’area contaminata. Nei casi in cui non si sa se l’area è contaminata o meno, è meglio comportarsi come se lo fosse.
Occorre prestare particolare attenzione quando si attraversano parchi, giardini, frutteti e campi in aree infette. Sulle foglie e sui rami delle piante possono depositarsi gocce di OM, toccando le quali è possibile contaminare abiti e scarpe, con conseguenti lesioni.
Se possibile, si dovrebbe evitare di percorrere gole e burroni, prati e paludi, perché in questi luoghi può verificarsi un ristagno a lungo termine di vapori di sostanze tossiche.
Nelle città, i vapori di agenti chimici possono ristagnare nei locali chiusi, nei parchi, così come negli ingressi e nelle soffitte delle case. La nube contaminata in città si diffonde a grandi distanze lungo strade, gallerie e condutture.
In caso di rilevamento di gocce o strisce di sostanze tossiche sulla pelle, sugli indumenti, sulle calzature o sui dispositivi di protezione personale dopo un attacco chimico del nemico o durante il viaggio attraverso l’area contaminata, è necessario rimuoverle immediatamente con tamponi di garza o di cotone idrofilo; in mancanza di tali tamponi, le gocce (strisce) di agenti chimici possono essere rimosse con tamponi di carta o di stracci. I luoghi colpiti devono essere trattati con una soluzione di una borsa anti-chimica o con un lavaggio accurato con acqua calda e sapone.
Se si incontrano anziani e disabili mentre escono dalla zona colpita, è necessario aiutarli a raggiungere un’area non contaminata. I feriti devono essere assistiti.
Dopo aver lasciato il centro di distruzione chimica, è necessario effettuare un trattamento sanitario completo il prima possibile. Se non è possibile farlo rapidamente, si procederà a una decontaminazione e sanificazione parziale.
PROTEZIONE CHIMICA
Per salvare la propria salute e limitarsi a subire gli effetti nocivi dell’ambiente esterno, l’uomo ha inventato un dispositivo chiamato maschera antigas. I ragazzi ne conoscono la struttura e le modalità di utilizzo durante le lezioni di educazione fisica o l’addestramento pre-esercito. La maschera antigas, un mezzo per proteggere le vie respiratorie, gli occhi e la pelle del viso, è di tre tipi: filtrante, isolante e flessibile.
Una maschera antigas filtrante è progettata per proteggere da un gas specifico. Il suo compito principale è quello di filtrare l’aria ambiente e liberarla dalle particelle velenose. Una moderna maschera antigas filtrante (Fig. 1) è composta da una scatola per maschera antigas, un facciale (casco-maschera) e una sacca. Quando si respira, l’aria contaminata entra nella scatola. Nel filtro per aerosol viene purificata dagli aerosol e nello strato (carica) di carbone attivo dai vapori e dai gas. L’aria purificata nella scatola passa attraverso un tubo di collegamento sotto la parte facciale del P., che consiste in un casco-maschera di gomma con occhiali e una scatola di valvole. Il set di P. comprende mezzi contro l’appannamento degli occhiali (matita speciale e pellicole antiappannamento). In inverno il P. è dotato di polsini isolanti da applicare ai polsini degli occhiali del casco-maschera. Il P. può essere utilizzato per lungo tempo; il peso del P. è di circa 2 kg.
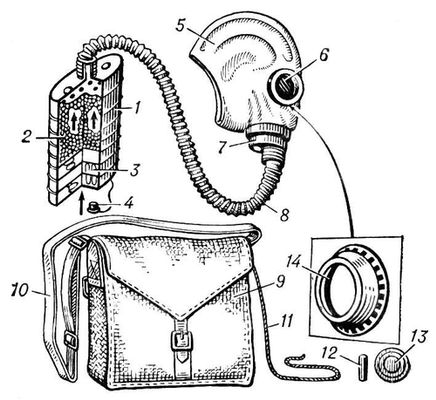
Fig. 1.
Maschera antigas filtrante: 1 — scatola della maschera antigas; 2 — carbone attivo appositamente trattato; 3 — filtro per aerosol; 4 — tappo di gomma; 5 — casco-maschera; 6 — occhiali di protezione; 7 — scatola delle valvole; 8 — tubo di collegamento; 9 — sacchetto della maschera antigas; 10 — cinghia; 11 — treccia; 12 — matita speciale; 13 — pellicole antiappannamento; 14 — polsino isolante.
Quando si utilizza una maschera antigas isolante, la persona non respira affatto l’aria ambiente. La struttura stessa del dispositivo di protezione contiene una cartuccia rigenerativa che genera ossigeno. Queste maschere antigas sono più versatili ma meno compatte.
Figura 2.
Vista generale di una maschera antigas isolante con sacco aperto: 1 — parte del viso; 2 — cartuccia rigenerativa; 3 — sacco di respirazione; 4 — telaio; 5 — sacco.
Un altro tipo di dispositivo di protezione contro i gas, che non teme alcuna chimica, è la maschera antigas a tubo flessibile. In essa, l’apporto di ossigeno a una persona avviene con l’aiuto di speciali tubi di lunghezza compresa tra dieci e quaranta metri. Viene spesso utilizzata quando si lavora in miniera o sott’acqua.

Esistono anche maschere antigas per bambini di vari modelli.

La prima maschera antigas fu inventata nella Russia zarista. Il suo autore fu lo scienziato nazionale Zelinsky Nikolai Dmitrovich Zelinsky. Questo evento accadde nel millenovecentoquindici anni del secolo scorso. L’uso attivo di questi mezzi di difesa chimica iniziò nel 1916, quando entrarono in servizio nell’esercito dell’Intesa. Vale la pena notare che la prima maschera antigas era del tipo a filtro. Nel XXI secolo sono stati sviluppati molti modelli di maschere antigas.
USO DELLA MASCHERA ANTIGAS
È stata elaborata una procedura riconosciuta per indossarle. Pertanto, l’equipaggiamento con una maschera antigas inizia chiudendo gli occhi e trattenendo il respiro. Seguono le fasi di messa in funzione del dispositivo e di indossamento della maschera. La procedura si conclude con l’espirazione e il controllo della tenuta del casco-maschera alla testa della persona. Successivamente, si controlla la posizione dell’occhiale, che deve essere all’altezza degli occhi.
DISPOSITIVI DI PROTEZIONE DELLA PELLE
I dispositivi di protezione della pelle sono solitamente costituiti da tute, salopette, giacche con cappuccio e pantaloni. Quando vengono indossati, offrono aree significative di sovrapposizione tra le giunture dei vari elementi. L’equipaggiamento protettivo può comprendere: stivali protettivi (in gomma), calze protettive e guanti protettivi (in gomma).

DOPO L’ESPOSIZIONE
 Le zone della pelle umana più sensibili al gas mostarda (colorate di nero). Le zone della pelle umana più sensibili al gas mostarda (colorate di nero). |
Il gruppo degli agenti esplosivi cutanei comprende il gas mostarda e la lewisite. Il gas mostarda è un diclorodietil solfuro; il prodotto puro è un liquido oleoso. La tossicità del gas mostarda è elevata; concentrazioni di vapore di 0,07 mg/l con un’esposizione di 30 minuti possono causare la morte. Le lesioni cutanee possono verificarsi non solo per l’azione di gocce di OM, ma anche dei suoi vapori. La pelle con un sottile strato di epidermide, così come quella esposta all’attrito del colletto, della cintura, nella zona delle scapole e delle cosce, è particolarmente sensibile al gas mostarda (fig.). Le mucose degli occhi e delle vie respiratorie sono sensibili. Lewisite — clorvinil dicloroarsina; liquido oleoso di colore marrone scuro con odore di geranio. La tossicità della lewisite è diverse volte superiore a quella del gas mostarda. Clinica delle lesioni da gas mostarda. Il gas mostarda può penetrare nel corpo attraverso gli organi respiratori, la pelle, le ferite, il tratto gastrointestinale e gli occhi. È un veleno cellulare. Colpisce i tessuti oculari, causando congiuntivite, cheratite o cheratocongiuntivite. Gli effetti tossici sulla superficie cutanea si traducono in dermatiti da senape, che vanno da forme eritematose nei casi lievi a dermatiti bollose e necrotiche nei casi più gravi (Fig. 1-4).
 |
Armi chimiche. Figure 1-4. Lesioni da gas mostarda. Figura 1. Lesione alla mano, insorgenza di dermatite bollosa 24 ore dopo il contatto. Figura 2. Grandi vesciche tese il 5° giorno dopo la lesione. Figura 3. Ulcera dell’avambraccio in fase di schiarimento il 10° giorno dopo la lesione. Figura 4. Processo ulcerativo lento sul piede 3 settimane dopo la lesione. |
In caso di ingestione di gas mostarda attraverso gli organi respiratori, si osservano rinite, laringite, bronchite e polmonite. La gastrite da gas mostarda e la gastroenterocolite si osservano in caso di esposizione all’OM attraverso il tratto gastrointestinale. Il processo infiammatorio causato dall’azione del gas mostarda, rispetto alle normali infiammazioni, presenta una serie di peculiarità: 1) nel periodo iniziale l’azione dell’OM sulla pelle non provoca sensazioni dolorose; 2) le reazioni vascolari e di altro tipo al gas mostarda non si verificano immediatamente, a volte in 12-24 ore dal momento dell’esposizione all’OM («periodo di azione latente»); 3) le lesioni da gas mostarda sono lente, quindi anche in caso di lesioni cutanee estese non si verificano shock primari e secondari; 4) sono molto frequenti varie complicazioni infettive. Oltre all’effetto «locale» del gas mostarda, si verificano anche fenomeni di intossicazione generale. La loro natura e il loro grado sono determinati dalla gravità della lesione. I fenomeni più pronunciati di intossicazione generale si osservano in caso di esposizione a grandi dosi di agenti chimici. In questo caso, la psiche delle vittime è disturbata: sono depresse e cadono facilmente in uno stato di torpore. A causa dell’alterazione del trofismo dei tessuti, la guarigione delle piaghe da mostarda procede lentamente e il periodo di rigenerazione si prolunga per molti mesi. Nelle vittime si verificano fenomeni di alterazione del metabolismo proteico e di altro tipo. Sono particolarmente colpiti i processi di sintesi proteica. I pazienti perdono rapidamente peso e si può sviluppare la «cachessia da senape». La temperatura corporea è elevata a 38-39°. Si notano leucopenia e anemia persistenti. La funzione del sistema cardiovascolare è disturbata (bradicardia, ipotensione). Costante
Il trattamento prevede l’uso di farmaci e misure per aumentare le difese dell’organismo (antistaminici, biostimolanti, multivitaminici, ecc.). La combinazione di tali misure permette di combattere i fenomeni di intossicazione generale e può avere un effetto favorevole sul decorso del processo locale. Clinica delle lesioni da lewisite. In caso di lesioni da lewisite si avvertono sensazioni dolorose nei punti di penetrazione dell’OM; il periodo di azione latente è più breve; la guarigione delle aree colpite avviene in tempi più brevi rispetto alle lesioni da gas mostarda. Il meccanismo di azione tossica della lewisite consiste nel blocco degli enzimi contenenti gruppi sulfidrilici — SH (glutatione, ecc.), che disturba i processi ossidativi nei tessuti. Prevenzione delle lesioni da lewisite e trattamento delle persone colpite. I più efficaci sono gli antidoti specifici di OM contenenti arsenico, come il dimercaptopropanolo — BAL e l’unitiolo. L’unitiolo è disponibile in polvere e in fiale contenenti 5 ml di soluzione al 5%. Per il trattamento della malattia si raccomanda di iniettare una soluzione al 5% del farmaco per via intramuscolare o sottocutanea di 5 ml per iniezione, ripetendo le iniezioni se necessario. In caso di contatto con la lewisite negli occhi, si consiglia di applicare un unguento al 30% dietro la palpebra. In caso di ingestione nello stomaco indurre il vomito, sciacquare abbondantemente lo stomaco e quindi somministrare 5-20 ml di soluzione al 5% di unitiolo. In caso di lesioni da inalazione si raccomanda l’inalazione di una soluzione acquosa al 5% di unitiolo. Insieme a questa è necessario inalare una miscela antifumo da una borsa chimica individuale. Trattamento
Gli agenti nervini (agenti organofosforici — OPO) sono il principale gruppo di agenti chimici moderni. Sarin, soman e gas V sono classificati come OPV. Sono pericolosi per le persone non protette quando vengono utilizzati allo stato liquido, di aerosol e di vapore. In forma chimicamente pura, i POP sono inodori e incolori e non irritano la pelle e le mucose. Sono ben solubili nei solventi organici e alcuni di essi sono anche solubili in acqua. I POP sono dannosi non solo per esposizione respiratoria, ma anche quando entrano in contatto con la pelle intatta (Tabella 1).
Tabella 1
| Grado di tossicità dei POP | Sostanza | Tossicità per inalazione, mg-min/m 3 | |
|---|---|---|---|
| Dose letale (in milligrammi) quando agisce attraverso la pelle umana | moderatamente letale | ||
| invalidante | Gas Sarin V | 5-100 5-15 | 5-50 0,5-5 |
100-200 2-10
Clinica dei danni da agenti nervosi. I DPS colpiscono l’organismo attraverso qualsiasi via di ingresso: attraverso gli organi respiratori, la pelle, il tratto gastrointestinale, la superficie della ferita (ustione). In tutti i casi si verifica lo stesso quadro clinico di danno, anche se alcuni sintomi e il momento della loro manifestazione possono essere leggermente diversi. Ad esempio, l’inalazione di PSF provoca la comparsa molto precoce dei sintomi iniziali, da decine di secondi a minuti. Si verificano alterazioni dell’accomodazione degli occhi, costrizione pupillare (miosi) e difficoltà respiratorie. In caso di infezione di ferite, l’effetto tossico può manifestarsi in 5-30 minuti; i primi segni di danno sono accompagnati da contrazioni fibrillari delle fibre muscolari (miofibrillazione). In caso di penetrazione dell’OM attraverso la pelle, si notano anche miofibrillazioni, che però si manifestano talvolta dopo diverse ore. Nella via di esposizione orale si osservano spesso vomito e diarrea, seguiti da un’intossicazione generale, caratteristica di qualsiasi via di penetrazione del DPS. Esistono tre gradi di danno: lieve, moderato e grave. Nel grado lieve, il paziente lamenta una sensazione di respiro corto, difficoltà respiratorie. La vista si deteriora gradualmente: l’accomodazione degli occhi (adattamento) è disturbata, la reazione della pupilla alla luce rallenta, la pupilla si restringe e non reagisce alla luce — si verifica una miosi bilaterale completa. Anche in condizioni di tempo sereno la vittima vede tutto come in una fitta nebbia, e al crepuscolo e di notte diventa praticamente cieca e ha bisogno di aiuto. Inoltre, parte della lesione
Talvolta si osserva uno stato di astenia per lungo tempo. In caso di grave esposizione all’SVF, l’intossicazione generale aumenta rapidamente, il paziente perde conoscenza, si verificano attacchi di convulsioni cloniche generali, broncospasmo acuto, broncorrea, salivazione. Se la persona colpita non riceve un’assistenza medica tempestiva, può morire. Il segno principale di una lesione grave sono gli attacchi di convulsioni generali. Se la persona gravemente colpita riceve un’assistenza medica tempestiva ed efficace, la guarigione avviene entro 1-2 mesi. Il meccanismo di azione tossica dei POP si basa sulla loro capacità di inibire l’enzima colinesterasi. Di conseguenza, il metabolismo dell’acetilcolina viene disturbato nell’organismo dell’intossicato e si accumula in grandi quantità. Inoltre, i POP sono in grado di colpire direttamente le cellule nervose e le sinapsi del sistema nervoso centrale. Per il trattamento delle persone infettate da POP è necessario utilizzare antidoti specifici (vedere Antidoti, OM) e mezzi di terapia patogenetica e sintomatica (Tabella 2).
Tabella 2
Schema approssimativo di trattamento del DOM colpito (secondo S. N. Golikov e V. I. Rosengardt, 1964)
Data di pubblicazione: 12-8-2023
Data di aggiornamento: 12-8-2023





